Fin de vie : directives anticipées et personne de confiance
Ce que change la loi Claeys-Leonetti du 2 février 2016
Publié le 18/11/2016 à 19:43
-  7 min -
Modifié le 21/06/2017
par
Bib4
7 min -
Modifié le 21/06/2017
par
Bib4
Depuis 2005, toute personne majeure peut rédiger des directives anticipées en ce qui concerne les conditions de la poursuite, de la limitation, de l'arrêt ou du refus de traitement ou d'actes médicaux pour le cas où elle serait un jour hors d'état d'exprimer sa volonté . Elle peut également désigner une personne de confiance. Ces deux dispositifs aident les médecins, le moment venu, à prendre leurs décisions sur les soins à donner, si le patient ne peut plus exprimer ses volontés. La loi du 2 février 2016 renforce ces dispositifs.
L’évolution de la loi
Depuis la fin des années 1990, les lois successives font progresser les droits des malades ou des patients en fin de vie à exprimer leur volonté concernant la poursuite, la limitation ou l’arrêt de traitements ou d’actes médicaux.
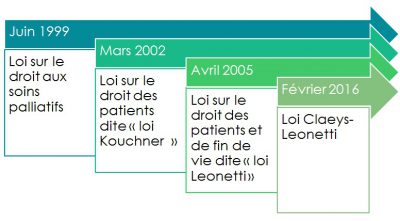
- 1999 : la loi du 9 juin garantit un droit d’accès aux soins palliatifs pour toute personne en fin de vie (article 1).
- 2002 : la loi du 4 mars (dite loi Kouchner) consacre deux principes étroitement liés l’un à l’autre : le consentement libre et éclairé du patient aux actes et traitements qui lui sont proposés, et son corollaire, le droit du patient d’être informé sur son état de santé. De fait, le refus de traitement est désormais inscrit dans la loi puisqu’ « aucun acte médical, ni aucun traitement ne peut être pratiqué sans le consentement libre et éclairé de la personne, et ce consentement peut être retiré à tout moment ».
- 2005 : la loi du 22 avril (dite loi Leonetti) instaure les notions de directives anticipées (art. 7) et de personne de confiance (art.8). Les directives anticipées indiquent les souhaits de la personne relatifs à sa fin de vie concernant les conditions de la limitation ou l’arrêt de traitement. Elles sont révocables à tout moment. A condition qu’elles aient été établies moins de trois ans avant l’état d’inconscience de la personne, le médecin en tient compte pour toute décision d’investigation, d’intervention ou de traitement la concernant…Les directives anticipées visent alors à éclairer le médecin dans ses choix.
- 2016 : la loi du 2 février (dite loi Claeys Leonetti) et ses décrets d’application publiés en août réaffirment le poids des directives anticipées et de la personne de confiance.
Les directives anticipées (DA) dans la loi Claeys Leonetti
Définies à l’article L1111-11 du Code de la Santé publique les directives anticipées sont des instructions écrites qui permettent à toute personne majeure d’exprimer sa volonté relative à sa fin de vie en ce qui concerne les conditions de la poursuite, de la limitation, de l’arrêt ou du refus de traitement ou d’acte médicaux pour le cas où elle serait un jour hors d’état d’exprimer sa volonté.
A tout moment et par tout moyen, elles sont révisables et révocables.
Elles peuvent être rédigées conformément à un modèle dont le contenu est fixé par décret en Conseil d’Etat pris après avis de la Haute Autorité de santé. Ce modèle prévoit la situation de la personne selon qu’elle se sait ou non atteinte d’une affection grave au moment où elle les rédige
Désormais valables sans limitation dans le temps, elles s’imposent au médecin
Avec la loi de 2016, le délai de validité de 3 ans est supprimé.
Alors que depuis 2005 les directives anticipées visaient à éclairer le médecin dans ses choix (rôle consultatif) elles s’imposent désormais aux soignants sauf dans deux cas prévus et encadrés par la loi.
Ces directives anticipées s’imposent au médecin pour toute décision d’investigation, d’intervention ou de traitement,
- sauf en cas d’urgence vitale pendant le temps nécessaire à une évaluation complète de la situation
- sauf lorsque les directives anticipées apparaissent manifestement inappropriées ou non conformes à la situation médicale.
La décision de refus d’application des directives anticipées, jugées par le médecin manifestement inappropriées ou non conformes à la situation médicale du patient, est prise
- à l’issue d’une procédure collégiale définie par voie réglementaire
- est inscrite au dossier médical.
- est portée à la connaissance de la personne de confiance désignée par le patient ou, à défaut, de la famille ou des proches.
Un droit que tout citoyen doit connaitre et peut exercer
Il est de la responsabilité des professionnels de santé et du secteur médico-social et social d’informer le patient de la possibilité de rédiger ses directives anticipées
Selon l’Observatoire national de la fin de vie, seulement 2% de nos concitoyens ont rédigé des directives anticipées.
Pour promouvoir ce modèle des directives anticipées et permettre à chacun de s’approprier ces nouveaux droits, la ministre lancera à la fin de l’année une campagne d’information auprès des professionnels de santé, puis du grand public, sous l’égide du Centre national des soins palliatifs et de la fin de vie.
https://youtu.be/b9mEAxnrky0
Rédiger des directives anticipées : quelques conseils
S’appuyer sur des modèles types
- Le modèle proposé par l’ADMD France
- Le modèle proposé par l’ADMD Suisse
- Le modèle proposé par la Haute Autorité de santé
Consulter également les conseils du site Service-public pour rédiger ses directives anticipées.
Penser à dater et signer le document
Rendre facilement accessible ses directives anticipées
Plusieurs solutions existent pour conserver ces directives.
La plus simple est de l’insérer dans son Dossier médical partagé (DMP) qui se met progressivement en place sur le territoire, et que chacun peut créer sur Internet. Ce DMP permet à tous les médecins (médecins de villes, praticiens hospitaliers…) d’y accéder, avec la garantie du secret médical.
En attendant, les directives anticipées peuvent donc être confiées à son médecin traitant. En cas d’hospitalisation ou d’admission dans un centre médico-social, elles peuvent être inscrites dans le dossier médical de l’établissement.
Le document peut également être conservé sur soi par son auteur ou confié à sa personne de confiance. Dans ce cas, il est conseillé de faire savoir l’existence des directives à son médecin traitant ainsi qu’au personnel des établissements médicaux dans lesquels la personne est admise. En théorie, précise le décret,
« tout établissement de santé ou établissement médico-social interroge chaque personne qu’il prend en charge sur l’existence de directives anticipées ».
La personne de confiance dans la loi Claeys Leonetti
En l’absence de directives anticipées, les médecins doivent recueillir le témoignage de la personne de confiance ou, à défaut, tout autre témoignage de la famille ou des proches.
Toute personne majeure peut désigner une personne de confiance qui peut être :
– un parent, un proche
– ou le médecin traitant
et qui sera consultée au cas où elle-même serait hors d’état d’exprimer sa volonté et de recevoir l’information nécessaire à cette fin. Elle rend compte de la volonté de la personne. Son témoignage prévaut sur tout autre témoignage. Cette désignation est faite par écrit et cosignée par la personne désignée. Elle est révisable et révocable à tout moment. (article L1111-6 al.1 du Code Santé publique)
Dans le cadre du suivi de son patient, le médecin traitant s’assure que
– celui-ci est informé de la possibilité de désigner une personne de confiance et,
– le cas échéant, l’invite à procéder à une telle désignation. (article L1111-6 al.4 du Code Santé publique)
Selon l’Observatoire national de la fin de vie, seulement 6% de nos concitoyens ont désigné une personne de confiance.
Rôles de la personne de confiance
La personne de confiance est dépositaire des volontés du patient au cas où ce dernier ne serait pas en état d’exprimer ses volontés. Son témoignage prévaut sur tous les autres.
Si le patient le souhaite, la personne de confiance l’accompagne dans ses démarches et assiste aux entretiens médicaux afin de l’aider dans ses décisions (article L1111-6 al.2 du Code Santé publique).
Elle peut être désignée pour la durée d’une hospitalisation
Lors de toute hospitalisation dans un établissement de santé, il est proposé au patient de désigner une personne de confiance dans les conditions prévues au présent article. Cette désignation est valable pour la durée de l’hospitalisation, à moins que le patient n’en dispose autrement. (article L1111-6 al.3 du Code Santé publique.
https://youtu.be/4nk5N3EQLDs
Qualités requises pour être personne de confiance
- Capacités à assumer une responsabilité
- Capacités à faire face au corps médical
- Capacités à se faire le porte-parole des décisions qui ne sont pas les siennes mais celles du patient qui l’a désignée
- Capacités à prendre soin des autres personnes de l’entourage du patient
Pour en savoir plus :
- Les directives anticipées : guide pour le grand public [pdf]
- La personne de confiance / Haute Autorité de santé [pdf]
- Guide pratique de la personne de confiance [pdf]
Se faire accompagner par des professionnels

A Lyon, pour informer le grand public, les patients en fin de vie et leurs proches sur les directives anticipées et la personne de confiance, des bénévoles médecins et de psychologues exerçant en soins palliatifs et en gériatrie viennent de créer, l’Association in fine.
À lire également sur l'Influx
Poster un commentaire
3 thoughts on “Fin de vie : directives anticipées et personne de confiance”
Comments are closed.












JE SUIS HEUREUSE QUE MON INFIRMIERE BENEDICTE M AIT DONNE TOUTES LES INDICATIONS UTILES .POUR FAIRE CE DOCUMENT
CELUI CI DEVRAIT ËTRE FAIT PAR BEAUCOUP ET CELA FERAIT AVANCER EN FRANCE.
CE DOCUMENT DEVRAIT ËTRE SURTOUT MIEUX CONNU /JE NE L APPPRENDS MOI MËME QUE MAINTENANT ET CELA NE FAIT PAS MOURIR D ËTRE INFORME
JE SUIS HEUREUSE DE LE FAIRE SAVOIR
Merci de votre témoignage chère Madame. Cordialement
Dans l’attente d’autoriser l’euthanasie volontaire assistée