Paludisme
Y a-t-il un serial killer dans l’avion ?
Publié le 25/03/2010 à 00:00
-  12 min -
Modifié le 30/09/2022
par
Admin linflux
12 min -
Modifié le 30/09/2022
par
Admin linflux
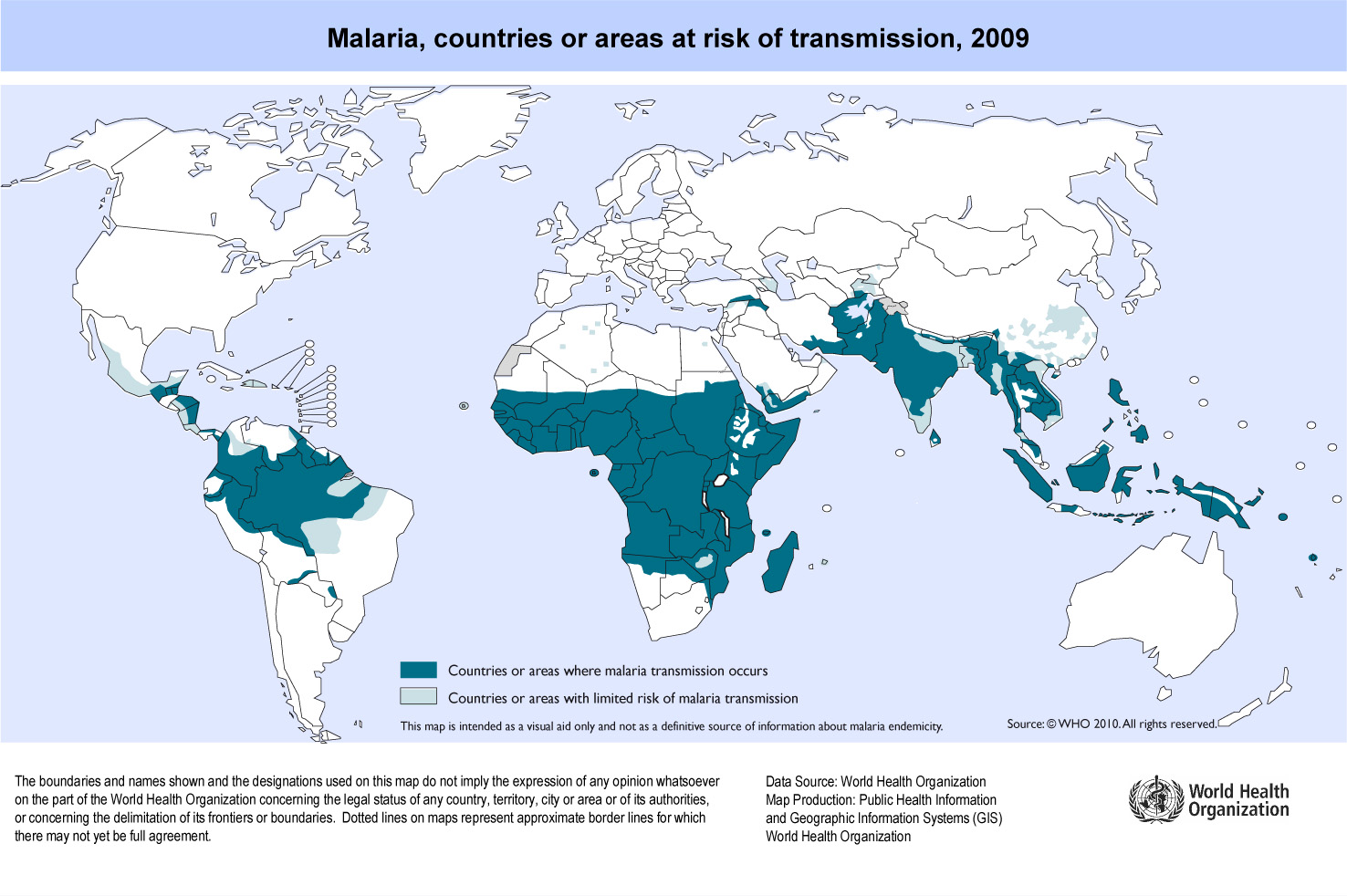
Le paludisme (ou la malaria) tue un enfant toutes les 30 secondes, principalement en Afrique subsaharienne. A l'occasion de la journée Mondiale du paludisme, faisons le point sur les spécificités de cette maladie infectieuse et les moyens mis en œuvre pour tenter d'éradiquer cette épidémie.
La journée Mondiale du paludisme, le 25 avril prochain sera l’occasion de mesurer les résultats des engagements pris dix ans plus tôt au Sommet Africain sur le paludisme. En 2000, 44 chefs d’États africains s’étaient engagés à réduire de moitié l’impact du paludisme en Afrique. De 730 millions de dollars US en 2006, l’engagement financier international est aujourd’hui passé à 1,7 milliard de dollars US. Cette formidable augmentation a permis un recul notable du paludisme dans plusieurs pays mais demeure insuffisante pour endiguer l’épidémie. Avec le Sida et la tuberculose, le paludisme reste une des maladies infectieuses les plus meurtrières qui concerne 40% de la population du globe infectant 500 millions de personnes par an. Cette maladie parasitaire qui détruit le foie et les globules rouges, est transmise à l’homme par une variété de moustique : les anophèles femelles. Ce “serial killer” tue un enfant toutes les 30 secondes, et chaque année près de 2 millions de personnes. Il agit principalement en Afrique subsaharienne, mais reste présent sur tous les continents. Dans quel contexte démographique, économique, et écologique se développe cette épidémie ?

Le profil du coupable : le paludisme, une maladie et un vecteur
Des circonstances atténuantes : l’interaction de l’homme dans l’environnement
Le profil du coupable : le paludisme, une maladie et un vecteur
Rappels historiques
Au début du XXème siècle, deux découvertes majeures dans le domaine du paludisme ont été saluées par des prix Nobel, respectivement en 1902 et 1907. D’abord, Sir Ronald Ross affirme le rôle du moustique comme vecteur du paludisme, puis le professeur Alphonse Laveran démasque le parasite unicellulaire responsable du paludisme, le plasmodium dont la phase de division dans le foie ne sera identifiée que bien plus tard en 1947. Cependant, cette maladie est connue dès l’Antiquité. Les termes de Mal’aria (mauvais air) ou encore palus (marais) furent décrits entre autre par Hippocrate (460-377 av JC), qui établit d’ailleurs une relation pertinente entre la date et le lieu où les malades vivent lorsqu’ils succombent.
Mais ce n’est que bien plus tard qu’une plante sera reconnue comme le seul remède à la maladie : la quinine, originaire des Andes. A ce sujet, l’ouvrage L’écorce Miraculeuse : le remède qui changea le monde (de Fiammetta Rocco, Éd.Noir sur blanc, Lausanne, 2006) revient sur l’aventure fascinante de cette découverte.
Les implications d’une maladie à vecteur
Aujourd’hui, le paludisme se définit comme “une maladie parasitaire due à l’infestation par des organismes du genre plasmodium”. Il en existe d’ailleurs plusieurs types : le plasmodium falciparum causant une forme « maligne » du paludisme, les p. vivax, p. ovale, p. knowlesi ou p. malariae causant une forme « bénigne » du paludisme. Le parasite se transmet par des piqûres de moustiques (plus précisément d’anophèles femelles) qui sont infectés. Le taux de multiplication du plasmodium, sa virulence, et sa résistance à certains traitements font de ce parasite un élément peu contrôlable et mal connu.
Pour mieux comprendre, une animation vidéo explicite la transmission du parasite de l’insecte à l’homme.
Le paludisme est ce que l’on appelle une maladie vectorielle ou à vecteur. Le vecteur : l’anophèle, transmet le parasite qui est responsable des signes cliniques tels l’hépatite aiguë, la fièvre ou l’anémie. (Source : Larousse médical)
Un ouvrage très clair, Les insectes et la santé (collectif, éd.John Libbey Eurotext, Montrouge, 2006) présente une grande diversité d’insectes et les maladies qu’ils transmettent.

Par ailleurs, ce vecteur du paludisme vit et se reproduit dans toutes les régions chaudes ou tempérées chaudes du globe. Il existe une soixantaine d’espèces d’anophèles susceptibles de transmettre les agents du paludisme. Mais la reproduction de l’anophèle nécessite trois critères : chaleur, sang et eau.
Ainsi, l’anophèle est lié à un environnement particulier qui favorise, par sa position géographique et son climat, sa multiplication et son omniprésence. Malgré tout, le paludisme est réapparu dans certaines régions du monde non endémiques.
Si l’humidité favorise la reproduction du vecteur, l’homme, ses aménagements et l’urbanisation qu’il effectue n’interagissent-ils pas sur son environnement ? Enfin, l’homme et le moustique ne s’adaptent-ils pas l’un à l’autre ?
Des circonstances atténuantes : l’interaction de l’homme dans l’environnement
Un parasite qui voyage
Un premier aspect est à prendre en compte : une maladie peut voyager et s’installer, même temporairement, là où on ne l’attend pas. Pour le paludisme, ce phénomène a été depuis longtemps étudié et reste surveillé : c’est ce que l’on appelle le paludisme d’importation ou d’aéroport (surveillé entre autre par l’Institut national de Veille Sanitaire). Des dizaines de cas de personnes ayant fréquenté le même aéroport européen et contracté le paludisme montrent que les moustiques porteurs de cette maladie pénètrent dans les avions et survivent suffisamment longtemps sous un climat hostile, loin de leur milieu d’orignie pour infecter d’autres personnes.

Sur ce point, le livre intitulé les maladies émergentes : quand les virus voyagent (d’Anne Debroise, éd.Larousse, 2009), revient sur cet aspect et présente des pathologies nouvelles ou refaisant surface, ainsi que les risques de contamination et les moyens de les endiguer.
Cette forme de contamination peut entrainer des cas assez graves, dus souvent à un retard de diagnostic et donc de soin.
En revanche, l’envahissement des pays tempérés et le risque d’une reprise d’une transmission autochtone dépendent de la présence d’un moustique vecteur très bien implanté pour assurer cette transmission, et de conditions climatiques permettant le développement du parasite chez le moustique. Ce qui paraît peu probable, d’après de nombreux articles scientifiques publiés récemment.
Par conséquent, nous sommes face à une parasite tueur, assez instable, multirécidiviste qui voyage. Qu’en est-il lorsque ce milieu lui devient favorable ? Autrement dit, quelles sont les conséquences de certains changements climatiques et d’une urbanisation effrénée ?
Paludisme et écologie
L’écologie et le contexte social sont des facteurs à prendre en compte dans le développement des épidémies et des pandémies.
Le paludisme est, normalement, absent des territoires arides, montagneux (plus de 2000 m d’altitude) et froids. Mais toute modification écologique peut affecter la géographie de l’épidémie.
Tel est le cas du phénomène appelé “Man-made malaria” (littéralement “paludisme artificiel”) : l’installation de systèmes d’irrigations et d’urbanisation archaïques créent un climat idyllique pour la reproduction des anophèles. Dans ce cas l’action de l’homme sur son environnement devient un facteur d’aggravation de l’épidémie.
L’écologie déterminante dans la présence, l’activité et la quantité du vecteur, est également d’une importance majeure. En Afrique par exemple, les poussées épidémiques du paludisme dépendent des variations climatiques. Tout d’abord, celles qui sont régulières et saisonnières (provoquées par une augmentation des pluies et de la température), puis celles de nature exceptionnelle de type ENSO (El Niño et Southern Oscillation, qui est un phénomène climatique et océanographique reliant le phénomène El Niño et l’oscillation australe de la pression atmosphérique).

Sur cette dimension écologique du paludisme, l’ouvrage Le mystère des épidémies (de François Rodhain et Jean-François Saluzzo, éd.Pasteur, 2005) synthétise les nombreux aspects qui le composent : apparition d’agents infectieux résistants, mobilité accrue des populations, ainsi que l’urbanisation et les changements d’habitat qui en découlent.
Ainsi, le moustique s’installe dans des zones non endémiques mais où l’environnement devient favorable aux anophèles.
La co-évolution entre l’homme et le parasite
L’histoire naturelle du paludisme est complexe et les interactions entre le climat, l’écologie, la biologie des vecteurs et de nombreux autres facteurs ne peuvent s’analyser simplement. La longue cohabitation, la “co-évolution” entre l’homme et le parasite, est à l’origine de phénomènes de sélection liés à plusieurs facteurs importants.
Les particularités de l’hôte, tout d’abord, comme son immunité, ses prédispositions génétiques à la résistance du plasmodium expliquent la solidité ou la fragilité des individus devant la maladie.
On a ainsi remarqué que des types anormaux d’hémoglobine (absence de protéine Duffy dans les globules rouges) essentiellement repérés dans les populations d’Afrique de l’ouest protégeaient du paludisme. Or une récente recherche menée par une équipe de chercheurs et publiée début mars 2010 a montré que le plasmodium vivax pouvait infecter des populations jusque là considérées comme immunisées. (Source : PNAS, proceedings of the National Academy of Sciences of USA).
Par conséquent, la situation reste préoccupante car les parasites développent des résistances accrues.
Pour aller plus loin sur les épidémies en interaction avec l’homme, l’ouvrage Comprendre les épidémies : la co-évolution des microbes et des hommes (de Norbert Gualde, éd.Les Empêcheurs de penser en rond, 2006) met en évidence le rôle de l’homme dans l’installation de l’épidémie elle-même.

Dans un contexte aussi instable, comment les pouvoirs publics nationaux et internationaux peuvent-ils mettre en place des actions sanitaires efficaces ?
Verdict : les traitements et les espoirs
Les actions sanitaires nationales et internationales : état des lieux
L’OMS a mis en place des politiques de coopération internationales de prévention du paludisme. Pour cela, il est utile de consulter la synthèse du rapport mondial sur le paludisme de 2009. Elle permet de prendre connaissance des progrès accomplis dans la lutte contre le paludisme, dans 108 pays d’endémie, au travers de la mise en place de traitements de la maladie et de sa prévention.

Exemple d’action sanitaire de lutte contre le paludisme
Cela se traduit en pratique par la constitution d’alliances ou de consortiums internationaux : exemple avec Roll Back Malaria et le Fonds Mondial de lutte contre le Sida, la tubercuolose et le paludisme.
Jusqu’à la fin 2009, le [plan BIOMALPAR (biology and pathology of the Malaria Parasite), réseau d’excellence de recherche sur le paludisme, intégrait des instituts de recherches et universités européens, ainsi que des partenaires dans trois pays d’Afrique (Mali, Soudan, Ouganda). Début 2010, ce projet a été rebaptisé EVIMALAR (Institut européen virtuel pour la recherche sur le paludisme). Cette institut de recherches biologiques, financé par la Commission européenne, permet une mise en commun des connaissances de base du parasite, de son vecteur et de l’interaction entre le vecteur et son hôte (que cela soit l’homme ou le moustique).
Pour aller plus loin, l’ouvrage Le paludisme : la lutte mondiale contre un parasite résistant (d’Auriane Guilbaud, éd.L’Harmattan, Paris, 2008) analyse, en replaçant dans une perspective historique, les transformations de la lutte mondiale contre la paludisme et note l’émergence des partenariats public-privé qui bouleversent la coopération entre États, organisations internationales, ONG, fondations privées et entreprises.
Dans ce contexte, où en sont les traitements ? Existe-t-il de nouvelles méthodes ?
Les traitements à disposition : des espoirs ?
Le contrôle du paludisme commence par le diagnostic et le traitement des cas déclarés, l’élimination du vecteur (démoustication au DDT par exemple), la prévention par les anti-malariques. Pour ce dernier, les laboratoires pharmaceutiques trouvent plus rentables de fabriquer des antiallergiques pour les pays du Nord, plutôt que de financer des recherches pour des anti-malariques même si l’Afrique subsaharienne totalise à elle seule 90% de la mortalité due au paludisme, soit près des 2/3 d’un continent. (Source : le Monde du 17/03/2010).
La charge économique de cette maladie est la plus lourde en Afrique subsaharienne, mais l’Asie, l’Amérique latine, le Moyen-Orient et certaines parties de l’Europe sont également concernées. Les moyens existant pour combattre cette pathologie sont les médicaments antipaludiques (chloroquine ou quinine, par exemple) et la lutte contre les moustiques vecteurs du parasite plasmodium, responsable de la maladie chez l’homme.
Or, les moustiques se mettent à développer des résistances contre les nouveaux insecticides (remplaçant le DDT, très nocif pour les populations), leur multiplication est favorisée par le développement des villes et des zones d’eau stagnante, et par le réchauffement climatique.
L’OMS récapitule, dans ses directives pour le traitement du paludisme les traitements et leur efficacité. Des pharmacorésistances du parasite sont également mis en relief.
Non seulement les moustiques sont moins sensibles aux insecticides mais le parasite lui-même, le plasmodium, a acquis pour certaines souches, une résistance aux antipaludéens. Dès le début du XXe siècle, des souches de plasmodium résistant à la quinine ont été détectées en Amérique centrale. Après la Seconde Guerre Mondiale, les souches résistant à plusieurs antipaludéens (quinine, chloroquine, paludine, …) sont apparues. Ces souches s’adaptent rapidement car les antipaludéens récents sont concernés. Cette évolution rapide est due en partie à la médication anarchique des malades, qui stoppent le traitement avant terme, permettant aux parasites encore en vie d’évoluer dans leur organisme.
Dans les traitements du paludisme, le rôle de la prévention est prépondérant. Les traitements prophylactiques sont multiples : les insecticides ainsi que les aménagements locaux, la protection contre les piqures, les insecticides répulsifs, port de vêtement à la tombée de la nuit, et la chimio-prophylaxie (traitement médicamenteux) pour des visites ponctuelles en pays touchés par le paludisme ; autant de méthodes de prévention efficaces si elles sont combinées les unes aux autres.
Les principales mesures de lutte contre le paludisme prévoient un traitement rapide et efficace par des associations médicamenteuses comportant :
- l’artémisinine,
- l’utilisation de moustiquaires imprégnées d’insecticides
- la pulvérisation d’insecticide à effet rémanent à l’intérieur des habitations pour lutter contre les moustiques vecteurs.
Les coûts sanitaires du paludisme recouvrent les dépenses individuelles et publiques pour la prévention et le traitement de la maladie. Dans certains pays fortement touchés, le paludisme représente à lui seul :
- 40% des dépenses de santé publique
- de 30 à 50% des hospitalisations
- jusqu’à 60% des consultations externes
(source : OMS)
Malgré l’annonce en 2007 de l’avancée des travaux sur un vaccin, il est vrai que le parasite mis en cause pour le paludisme, le plasmodium, est capable de se modifier et ainsi d’avancer “masqué”. Il dispose donc d’une surprenante habilité pour échapper aux tentatives de vaccin. Voici les premières descriptions faites à cette époque par l’Institut Pasteur, rapportant les recherches sur l’intérêt du “candidat-vaccin MSP3”. Même si cela reste positif, de telles recherches sont encore loin d’aboutir.
Plus récemment, le 17 mars 2010, un autre candidat vaccin, le RTS,S, est entré dans sa phase 3 d’essais cliniques en Afrique. Si cette vaccination expérimentale passe avec succès sur le deuxième échantillon d’individus, l’Initiative pour un Vaccin contre le Paludisme (MVI, créée avec un fonds de 50 millions de dollars de la Fondation de Bill Gates) appartenant à la PATH (organisation internationale à but non lucratif) pourra mettre à disposition le premier vaccin commercialisable contre le paludisme, avec l’aide de l’OMS.(Source : article du Monde du 17/03/2010)
Par ailleurs, dans son bulletin datant de mars 2009 par un article intitulé Guerre aux moustiques, l’OMS rapporte l’expérience, à son stade de mise au point en laboratoire, du remplacement des populations de moustiques véhiculant la dengue, par d’autres spécimens génétiquement modifiés. Cette maladie étant elle aussi une maladie à vecteur, cette solution pourrait être envisagée pour le paludisme.
Quoiqu’il en soit, ces deux pistes ne seraient pas des solutions à elles seules. Il convient, d’après les spécialistes, d’essayer d’enrayer l’épidémie par tous les fronts. La prévention, la démoustication, l’amélioration de l’habitat et le traitement des cas déclarés. Et c’est au travers de tous ces aspects -écologique, économique, sanitaire- que la maladie pourra reculer.

Campagne contre le paludisme, Association Plan France
Mais en attendant, n’oublions pas…











Partager cet article